مقدمه
رادیولوژی به معنای پرتوشناسی است و امروز به شاخهای از پزشکی گفته میشود که با استفاده از روش یا دستگاههای تصویربرداری، ساختارها، اندامها و عملکردهای درونی بدن را بدون جراحی و شکافتن بدن، آشکار میسازد. این رشته نهتنها ابزار تشخیص است، بلکه در بسیاری از حوزهها (مانند جراحی مداخلهای، ارزیابی درمان، پیگیری بیماری) نقش کلیدی دارد.
تصویربرداریهای پزشکی امکان میدهد پزشک بداند چه چیزی در داخل بدن رخ میدهد (از شکستگیهای استخوانی تا ضایعات مغزی، از بیماریهای قلبی تا ضایعات متاستاتیک) و تصمیمات درمانی را با آگاهی بیشتری اتخاذ کند.
تاریخچهٔ رادیولوژی
رادیولوژی، یکی از بنیادیترین و تأثیرگذارترین شاخههای پزشکی مدرن است. داستان آن از یک کشف اتفاقی در قرن نوزدهم آغاز شد و تا امروز، به علمی پیشرفته و چندوجهی با فناوریهای پیچیده مانند MRI، CT و تصویربرداری دیجیتال تبدیل شده است.
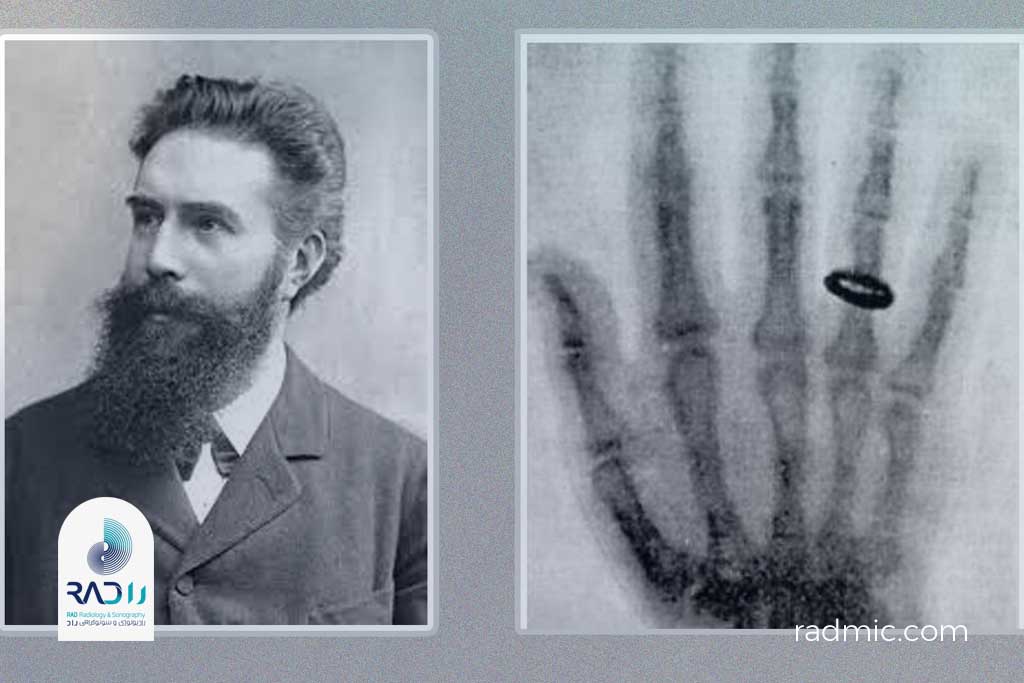
آغاز ماجرا: کشف پرتو ایکس
در سال ۱۸۹۵ میلادی، فیزیکدان آلمانی ویلهلم کنراد رونتگن (Wilhelm Conrad Röntgen) هنگام آزمایش با لولههای خلأ کاتدی، متوجه شد پرتو ناشناختهای از دستگاهش خارج میشود که میتواند از اجسام عبور کند و روی صفحات حساس اثر بگذارد. او این پرتو را چون ماهیتش را نمیدانست، “X-ray” (پرتوی ایکس) نامید.
تنها چند هفته بعد، نخستین تصویر رادیوگرافی تاریخ را از دست همسرش، آنا برتا رونتگن، گرفت؛ تصویری که در آن استخوانهای دست و حلقه ازدواجش بهوضوح دیده میشد. این تصویر، سرآغاز عصر جدیدی در تشخیص پزشکی بود.
تولد رادیولوژی پزشکی
کشف رونتگن در سراسر جهان با شگفتی روبهرو شد. تنها چند ماه بعد، پزشکان در بیمارستانها از پرتو ایکس برای تشخیص شکستگیها، گلولهها و اجسام خارجی استفاده کردند. در سال ۱۸۹۶، نخستین واحد رادیولوژی بیمارستانی در بریتانیا راهاندازی شد و در مدت کوتاهی، رادیولوژی به ابزاری حیاتی در پزشکی تبدیل شد.
دوران ابتدایی و چالشهای خطرناک
در سالهای نخست، دانشمندان و پزشکان هنوز از خطرات پرتو یونیزان آگاه نبودند. بسیاری از پیشگامان اولیه دچار سوختگیهای پوستی یا حتی سرطان شدند.
در دهه ۱۹۲۰ میلادی، با شناسایی اثرات زیانبار تابش، قوانین و استانداردهای اولیه برای محافظت پرتویی (Radiation Protection) تدوین شد و اصل ALARA (دز تابش باید تا حد ممکن پایین نگه داشته شود) شکل گرفت.
پیشرفت فناوری و پیدایش مدالیتههای نوین
در نیمه قرن بیستم، رادیولوژی از یک روش تصویربرداری ساده به مجموعهای از فناوریهای پیچیده تبدیل شد:
- دهه ۱۹۳۰: معرفی فلوروسکوپی (تصویربرداری زنده با پرتو ایکس).
- دهه ۱۹۵۰: ظهور تصویربرداری با مواد حاجب برای بررسی عروق و دستگاه گوارش.
- دهه ۱۹۷۰: اختراع سیتیاسکن (CT Scan) توسط گادفری هانسفیلد و آلن کرمک، که نخستین بار بدن را بهصورت برشبرش نشان داد.
- دهه ۱۹۸۰: توسعهٔ MRI (تصویربرداری تشدید مغناطیسی) که بدون تابش پرتو، با استفاده از میدان مغناطیسی، تصاویر دقیق از بافت نرم فراهم کرد.
- دهه ۱۹۹۰: گسترش سونوگرافی دیجیتال و رادیولوژی مداخلهای بهعنوان روشهای غیرتهاجمی درمانی.
- دهه ۲۰۰۰ به بعد: گذار کامل از فیلم به رادیوگرافی دیجیتال (Digital Radiography) و تولد سیستمهای هوشمند مبتنی بر هوش مصنوعی (AI Radiology).
دوران دیجیتال و هوشمند
در قرن ۲۱، رادیولوژی به محور اصلی تشخیص پزشکی تبدیل شد. فناوریهایی مانند PACS (سیستم ذخیرهسازی و تبادل تصاویر)، تلهرادیولوژی (Teleradiology) و DDR (رادیولوژی دیجیتال پویا) باعث شدند پزشکان در هر نقطهای از جهان بتوانند تصاویر را در لحظه ببینند و تفسیر کنند.
همزمان، هوش مصنوعی وارد میدان شد. الگوریتمهایی که میتوانند شکستگیها، تودهها و الگوهای پاتولوژیک را بهطور خودکار شناسایی کنند و سرعت تشخیص را افزایش دهند.
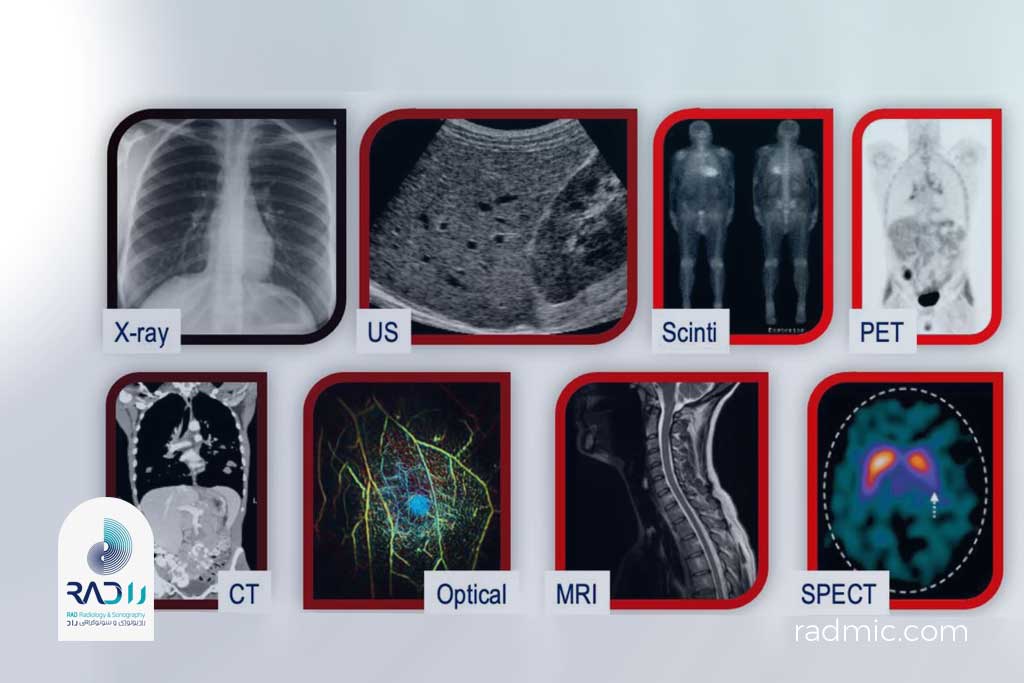
مدالیته (Modality) چیست؟
مدالیته (Imaging Modality) در رادیولوژی بهمعنای روش یا فناوری تصویربرداری است که برای بهدست آوردن تصویر از ساختارهای درونی بدن استفاده میشود. بهعبارت سادهتر، «مدالیته» یعنی نوع دستگاه یا تکنیکی که تصویر را میسازد. در رادیولوژی، هدف همیشه یکسان است (دیدن درون بدن بدون جراحی) اما راههای رسیدن به این هدف متفاوتاند. هر مدالیته از پدیدهٔ فیزیکی خاصی برای تولید تصویر استفاده میکند.
در علوم تصویربرداری، «مدالیته» به هر سیستم مستقل فیزیکی یا تکنولوژیک گفته میشود که اطلاعات تصویری تولید کند.
مثلاً:
- اگر از پرتو ایکس استفاده کند → رادیوگرافی یا CT
- اگر از امواج صوتی استفاده کند → سونوگرافی
- اگر از میدان مغناطیسی استفاده کند → MRI
- اگر از رادیوایزوتوپها استفاده کند → پزشکی هستهای و PET/SPECT
پس هر مدالیته یک «زبان تصویری» مخصوص خود دارد که اطلاعات متفاوتی از بدن ارائه میدهد.
چرا مدالیتهها متفاوتاند؟
زیرا هیچ فناوری تصویربرداری بهتنهایی نمیتواند تمام جنبههای بدن را نشان دهد.
برای مثال:
- رادیوگرافی (X-ray) استخوان را عالی نشان میدهد اما بافت نرم را نه.
- MRI بافتهای نرم را با جزئیات فوقالعاده نمایش میدهد، ولی استخوان را کمتر.
- سونوگرافی برای بررسی اندامهای متحرک مثل قلب و جنین بینظیر است، اما نفوذش محدود است.
- CT Scan ساختار سهبعدی و مقاطع بدن را دقیق میدهد، ولی دُز تابش بالاتری دارد.
بنابراین، پزشک بر اساس هدف تشخیص و وضعیت بیمار، مدالیتهٔ مناسب را انتخاب میکند. گاهی حتی در یک نوع تصویربرداری، مدالیتههای مختلف ترکیب میشوند. برای نمونه:
- PET/CT: ترکیب پزشکی هستهای (برای عملکرد) و سیتی (برای ساختار).
- PET/MRI: ترکیب عملکرد متابولیک با جزئیات بافت نرم.
- DDR (Dynamic Digital Radiography): ترکیب رادیوگرافی ساده با حرکت زنده.
اجزای مشترک همهٔ مدالیتهها
هر دستگاه تصویربرداری (صرفنظر از نوع آن) از سه بخش اصلی تشکیل شده است:
- مولد انرژی — منبعی که نوع خاصی از انرژی تولید میکند (پرتو ایکس، امواج صوتی، میدان مغناطیسی، یا رادیوایزوتوپ).
- گیرنده یا دتکتور (Detector) — وسیلهای که سیگنال بازگشتی یا عبوری را ثبت میکند.
- پردازشگر تصویر (Image Processor) — رایانهای که دادهها را به تصویر قابلدرک برای پزشک تبدیل میکند.
بررسی مدالیتههای اصلی رادیولوژی
در ادامه به مهمترین مدالیتههای تصویربرداری میپردازیم، هر کدام با تعریف، نحوه کار، کاربرد، مزایا و محدودیت.
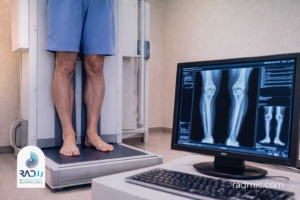
۱. رادیوگرافی (X-ray radiography)
تعریف:
رادیوگرافی یا تصویربرداری با پرتو ایکس (X-ray Imaging) قدیمیترین و در عین حال پرکاربردترین روش تصویربرداری در پزشکی است.
در این روش، پرتوهای یونیزان (اشعه X) از بدن عبور میکنند و بر اساس چگالی بافتها جذب یا رد میشوند؛ در نتیجه تصویر نهایی نشاندهندهٔ تفاوت میزان جذب پرتو در اندامهای مختلف است.
نحوهٔ کار:
تولید پرتو ایکس:
لولهٔ تولیدکنندهٔ اشعه (X-ray tube) الکترونها را به هدف فلزی میفرستد. برخورد الکترونها با فلز (معمولاً تنگستن) موجب تولید پرتو X میشود.
عبور از بدن:
پرتو از بدن عبور میکند؛ بافتهای متراکم مثل استخوان بخش بیشتری از پرتو را جذب میکنند، در حالی که بافتهای نرم اجازه عبور بیشتری میدهند.
ثبت تصویر:
پس از عبور، پرتو به دتکتور (Detector) یا فیلم حساس میرسد و تصویری با شدتهای متفاوت روشنایی (سیاه تا سفید) ایجاد میشود:
- استخوانها: سفید
- بافت نرم: خاکستری
- هوا یا ریهها: تیره
نمایش دیجیتال:
در سیستمهای جدید، دتکتور دیجیتال (Flat Panel Detector) دادهها را مستقیماً به کامپیوتر میفرستد تا تصویر روی مانیتور نمایش داده شود — این همان رادیوگرافی دیجیتال (DR) است.
انواع رادیوگرافی:
- رادیوگرافی ساده (Conventional X-ray)
- رادیوگرافی دیجیتال (DR / DDR)
- رادیوگرافی با ماده حاجب (Contrast Radiography)
- رادیوگرافی تخصصی دندان، ارتوپدی یا ماموگرافی
- رادیوگرافی پویا (Dynamic Radiography / DDR)
کاربردهای بالینی:
| حوزه | کاربرد اصلی |
|---|---|
| استخوان و مفاصل | تشخیص شکستگی، دررفتگی، پوکی استخوان، آرتروز، بدشکلیها |
| قفسه سینه | تشخیص ذاتالریه، توده ریوی، بزرگی قلب، تجمع مایع پلور |
| شکم و لگن | مشاهده سنگها، انسداد روده، یا موقعیت اجسام خارجی |
| دندانپزشکی | بررسی پوسیدگی، ریشه دندان، وضعیت فکها |
| ماموگرافی | تشخیص زودرس تودههای پستان |
| ارتوپدی | ارزیابی محور اندام، قبل و بعد از جراحیهای استخوانی |
| اورژانس | بررسی سریع بیماران تصادفی یا مشکوک به آسیب ستون فقرات |
مزایای رادیوگرافی:
| مزیت | توضیح |
|---|---|
| سریع و در دسترس | معمولاً ظرف چند دقیقه قابل انجام است |
| هزینه پایین | نسبت به سایر روشهای تصویربرداری ارزانتر است |
| مناسب برای غربالگری اولیه | اغلب اولین گام در مسیر تشخیص است |
| کیفیت بالای تصویربرداری استخوانی | نمایش عالی ساختارهای متراکم |
| قابلیت دیجیتال شدن | امکان اصلاح و آرشیو آسان در سیستمهای PACS |
محدودیتها:
| محدودیت | توضیح |
|---|---|
| استفاده از پرتو یونیزان | نیاز به رعایت اصول ایمنی (بهویژه در کودکان و بارداری) |
| عدم نمایش واضح بافت نرم | برای عضله، عصب و دیسک مناسب نیست |
| تصویر دوبعدی از جسم سهبعدی | ممکن است برخی ضایعات پشت یا جلو همپوشانی کنند |
| وابسته به مهارت تکنسین و کیفیت دستگاه | تنظیم نادرست میتواند کیفیت را کاهش دهد |
۲. فلوروسکوپی (Fluoroscopy)
تعریف:
فلوروسکوپی نوعی تصویربرداری زنده با اشعهٔ ایکس است که امکان مشاهده حرکت اندامها و عملکرد درونی بدن را در لحظه (Real-time) فراهم میکند. در واقع، اگر رادیوگرافی یک عکس ثابت است، فلوروسکوپی مثل یک فیلم زنده از بدن عمل میکند.
نحوهٔ کار:
در فلوروسکوپی، پرتو ایکس بهصورت مداوم (یا با فریمهای متوالی) از بدن عبور میکند و تصویر بلافاصله روی مانیتور نمایش داده میشود. در بسیاری از موارد از ماده حاجب (Contrast Agent) استفاده میشود تا مسیر اندامهایی مثل مری، معده، مثانه یا عروق واضحتر دیده شود.
کاربردها:
| حوزه | کاربرد |
|---|---|
| گوارش (GI Series) | بررسی بلع، معده، روده با ماده حاجب |
| اورولوژی | بررسی مثانه و مسیر ادراری (VCUG) |
| عروق و قلب | آنژیوگرافی، بررسی عروق کرونر |
| ارتوپدی و مداخلات | راهنمایی در تزریق مفصلی یا قرار دادن پین و کاتتر |
| رادیولوژی مداخلهای (Interventional) | هدایت ابزارها هنگام درمان کمتهاجمی |
مزایا:
- نمایش حرکت زنده اندامها و جریان مایع یا ماده حاجب.
- کمک به انجام فرآیندهای درمانی دقیق (مثل آنژیوگرافی، بیوپسی یا استنتگذاری).
- ترکیب تصویر همزمان با عملکرد واقعی بدن.
محدودیتها:
- دز تابش بالاتر نسبت به رادیوگرافی ساده.
- نیاز به تجهیزات خاص و محافظت پرتویی دقیق.
- برای بیماران باردار فقط در موارد ضروری انجام میشود.
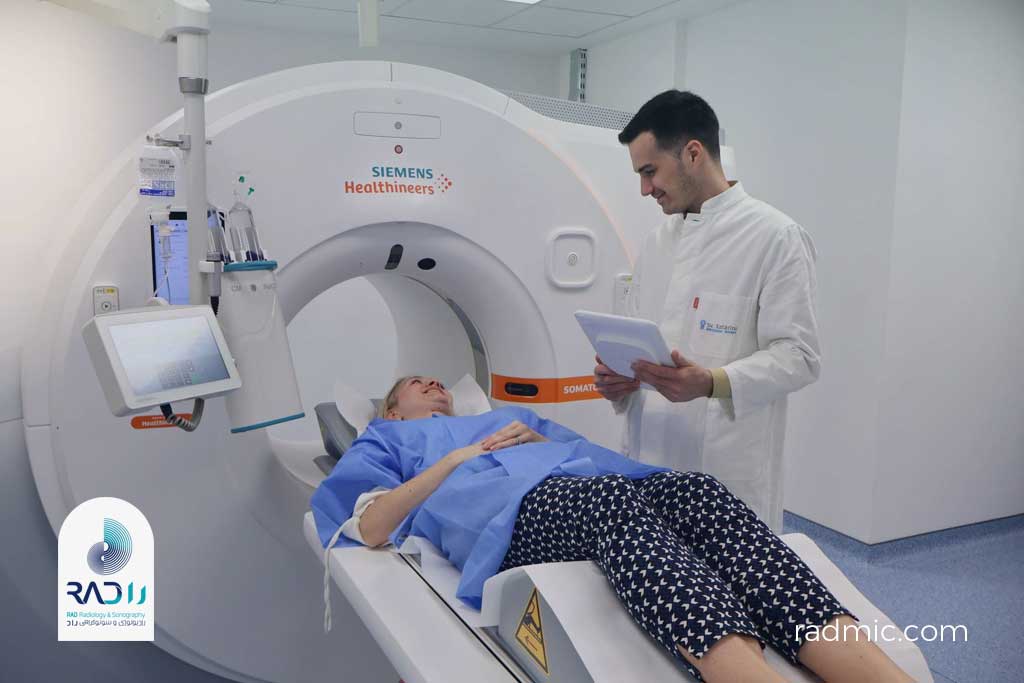
۳. سیتی (Computed Tomography – CT)
تعریف:
سیتیاسکن (Computed Tomography) یا همان توموگرافی کامپیوتری، یکی از پیشرفتهترین روشهای تصویربرداری با پرتو ایکس است که تصاویر مقطعی (Slice by Slice) از بدن تهیه میکند. به کمک کامپیوتر، این مقاطع بهصورت سهبعدی بازسازی میشوند و پزشک میتواند ساختار درونی بدن را با دقت بسیار بالا ببیند. در نرمافزارهای نمایش تصاویر پزشکی، این تصاویر که با فرمت دایکام هستند، نمایش داده میشوند و پزشک به راحتی بین اسلایسهای تصاویر (مقاطع تصویربرداری شده) حرکت میکند و محدوده مورد نظر را در مقاطع گوناگون بدن مشاهده مینماید.
نحوهٔ کار:
در دستگاه سیتی، منبع پرتو ایکس و حسگرها بهصورت حلقوی دور بدن میچرخند. در هر چرخش، صدها پرتو از زوایای مختلف تابیده و دادهها جمعآوری میشود. کامپیوتر این دادهها را ترکیب کرده و تصویر نهایی را میسازد (مثل بریدن بدن به صدها “برش مجازی”).
در بسیاری از موارد، برای وضوح بیشتر، ماده حاجب (Contrast Agent) تزریق میشود تا عروق و اندامهای خاص بهتر دیده شوند.
کاربردها:
| حوزه | کاربرد |
|---|---|
| مغز و سر | بررسی سکته مغزی، خونریزی یا تومور |
| قفسه سینه | تشخیص بیماریهای ریوی، تودهها و آمبولی ریوی |
| شکم و لگن | بررسی کبد، کلیه، پانکراس، طحال، سنگها |
| استخوان و ستون فقرات | تشخیص شکستگیهای پنهان، ارزیابی پس از تروما |
| آنژیوگرافی (CTA) | تصویربرداری دقیق از عروق خونی بدن |
| تومورها و سرطانها | تشخیص، مرحلهبندی و پیگیری درمان |
مزایا:
- وضوح بسیار بالا و جزئیات دقیق از ساختار بدن.
- نمایش سهبعدی از اندامها و استخوانها.
- سرعت بالا — تصویربرداری کامل بدن در کمتر از یک دقیقه.
- تشخیص دقیق آسیبهای داخلی در شرایط اورژانسی.
محدودیتها:
- استفاده از پرتو یونیزان (دُز بالاتر نسبت به رادیوگرافی ساده).
- در برخی بیماران، ماده حاجب یددار ممکن است باعث حساسیت یا آسیب کلیوی شود.
- نمایش عملکرد فیزیولوژیک (مثل جریان خون یا متابولیسم) محدود است.
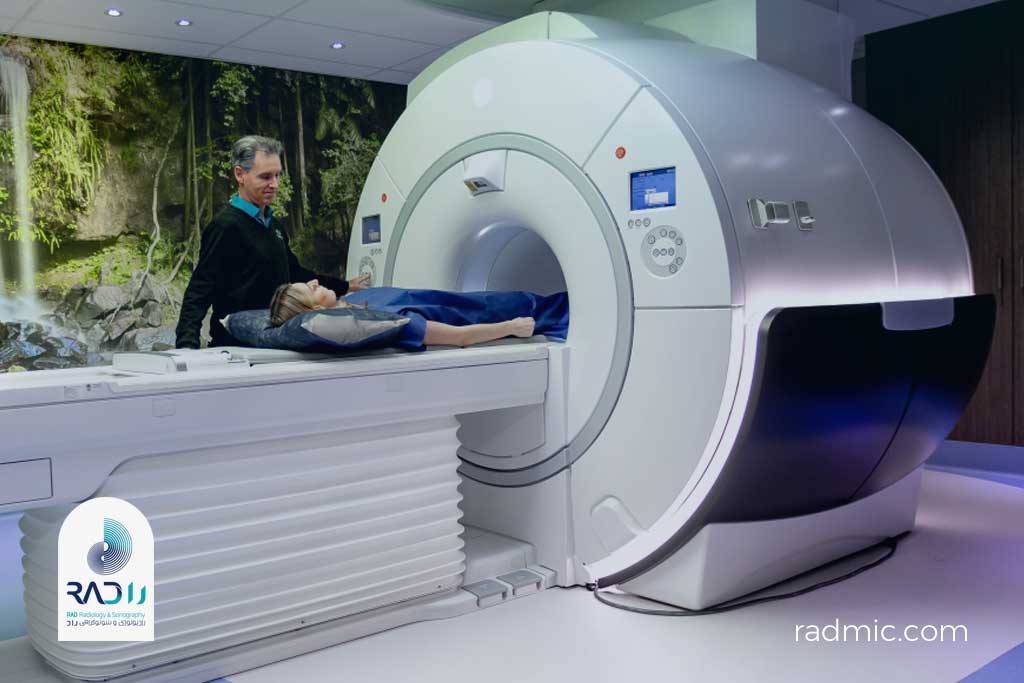
۴. امآرآی (Magnetic Resonance Imaging – MRI)
تعریف:
MRI (Magnetic Resonance Imaging) یا تصویربرداری تشدید مغناطیسی، یکی از پیشرفتهترین و دقیقترین روشهای تصویربرداری پزشکی است که بدون استفاده از پرتوهای یونیزان (X-ray)، جزئیات بسیار ظریفی از بافتهای نرم بدن ارائه میدهد.
در MRI، برخلاف سیتیاسکن که از تابش استفاده میکند، از میدان مغناطیسی قوی و امواج رادیویی برای تولید تصویر استفاده میشود. بههمین دلیل، MRI رو میتونیم “ایمنترین مدالیته با بیشترین جزئیات بافت نرم” بدانیم.
نحوهٔ کار:
- بیمار روی تخت مخصوص درون میدان مغناطیسی قوی (تا ۳ تسلا یا بیشتر) قرار میگیرد.
- هستههای اتم هیدروژن در بدن (که در آب و چربی فراواناند) در اثر میدان مغناطیسی، در یک راستا تنظیم میشوند.
- سپس امواج رادیویی به بدن تابانده میشود تا این هستهها تحریک شوند.
- وقتی امواج قطع میشود، اتمها به حالت طبیعی برمیگردند و سیگنالهایی ساطع میکنند.
- کامپیوتر این سیگنالها را به تصویر دقیق از اندامها و بافتها تبدیل میکند.
کاربردها:
| حوزه | کاربرد اصلی |
|---|---|
| مغز و نخاع | تشخیص تومور، سکته، اماس، ضایعات عصبی |
| مفاصل و استخوانها | بررسی پارگی رباط، منیسک، دیسکهای بینمهرهای |
| قلب و عروق | تصویربرداری از جریان خون و عملکرد عضله قلب |
| شکم و لگن | بررسی کبد، رحم، تخمدان، پروستات، کلیهها |
| سرطانشناسی | تشخیص و مرحلهبندی دقیق تومورها |
| MRI عملکردی (fMRI) | بررسی فعالیت مغزی در حین فکر یا حرکت |
مزایا:
- بدون تابش یونیزان (ایمن برای کودکان و پیگیریهای مکرر).
- وضوح فوقالعاده بافت نرم مثل مغز، نخاع، رباطها و اندامهای درونی.
- امکان تصویربرداری در هر زاویه و برش دلخواه.
- قابلیت انجام MRI با تزریق (Contrast MRI) برای تشخیص بهتر ضایعات.
- برخی مدلها (مانند fMRI یا MRA) اطلاعات عملکردی نیز ارائه میدهند.
محدودیتها:
- مدت زمان طولانیتر نسبت به CT (هر اسکن ممکن است ۲۰ تا ۴۵ دقیقه طول بکشد).
- حساسیت به حرکت (بیمار باید کاملاً بیحرکت بماند).
- قابل انجام نبودن در بیماران دارای وسایل فلزی یا ایمپلنتهای خاص (مثل pacemaker).
- هزینهٔ نسبتاً بالا و نیاز به دستگاههای پیشرفته.
- صدای زیاد دستگاه هنگام تصویربرداری (به دلیل تغییر سریع میدان مغناطیسی).

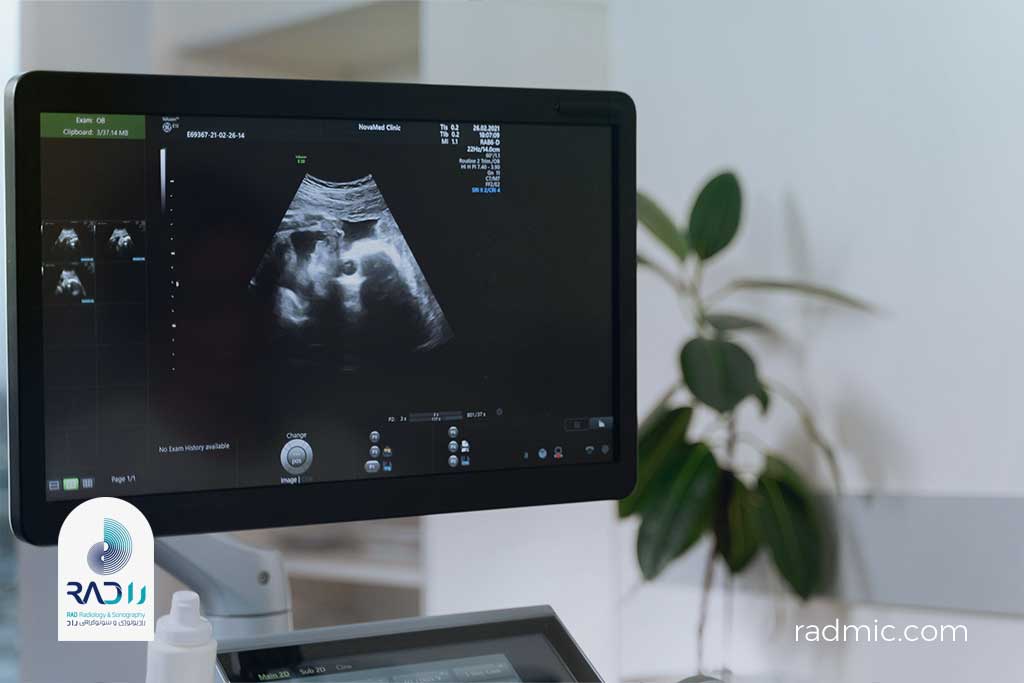
۵. سونوگرافی (Ultrasound)
تعریف:
سونوگرافی یا Ultrasound Imaging یکی از پرکاربردترین و ایمنترین مدالیتههای تصویربرداری پزشکی است که بدون استفاده از پرتو ایکس، با بهرهگیری از امواج صوتی با فرکانس بالا (بالاتر از محدوده شنوایی انسان) ساختارهای داخلی بدن را به تصویر میکشد. در این روش، برخلاف CT یا X-ray که از تابش یونیزان استفاده میکنند، هیچ خطری از نظر تشعشع وجود ندارد، به همین دلیل برای زنان باردار و نوزادان کاملاً بیخطر است.
نحوهٔ کار:
- پروب (Transducer) روی پوست بیمار قرار میگیرد، معمولاً پس از مالیدن ژل مخصوص که انتقال امواج را بهبود میدهد.
- پروب، امواج صوتی را به بدن میفرستد.
- امواج به بافتها برخورد کرده و بخشی از آنها بازمیگردد (Echo).
- دستگاه بازتابها را تحلیل کرده و تصویر زندهای از اندام مورد نظر روی مانیتور نمایش میدهد.
در نسخههای پیشرفتهتر، سونوگرافی داپلر (Doppler Ultrasound) نیز انجام میشود تا جریان خون در رگها یا قلب بهصورت رنگی نمایش داده شود.
کاربردها:
| حوزه | کاربرد اصلی |
|---|---|
| بارداری و زنان | بررسی جنین، رحم، تخمدان، سلامت بارداری |
| شکم و لگن | بررسی کبد، کلیه، کیسه صفرا، طحال، مثانه |
| قلب (اکوکاردیوگرافی) | ارزیابی عملکرد دریچهها و عضله قلب |
| عروق (داپلر) | بررسی جریان خون در شریانها و وریدها |
| ارتوپدی و عضلات | بررسی تاندونها، رباطها و کیستها |
| اورژانس | تشخیص سریع خونریزی داخلی یا مایع آزاد (FAST Exam) |
مزایا:
- بدون تابش و کاملاً بیضرر برای همه سنین.
- قابل انجام بهصورت زنده (Real-time) — نمایش حرکت اندام یا ضربان قلب جنین.
- قابل حمل و استفاده در اورژانس یا اتاق عمل.
- هزینه پایینتر نسبت به CT و MRI.
- امکان انجام مکرر بدون نگرانی از دُز تابش.
محدودیتها:
- نفوذ محدود در بافتهای عمقی یا استخوانی (استخوان و هوا مانع عبور امواج صوتی میشوند).
- کیفیت تصویر بسته به مهارت اپراتور است.
- برای نواحی گازی (مانند ریهها یا رودهها) مناسب نیست.
- وضوح کمتر نسبت به MRI در بافتهای نرم عمیق.
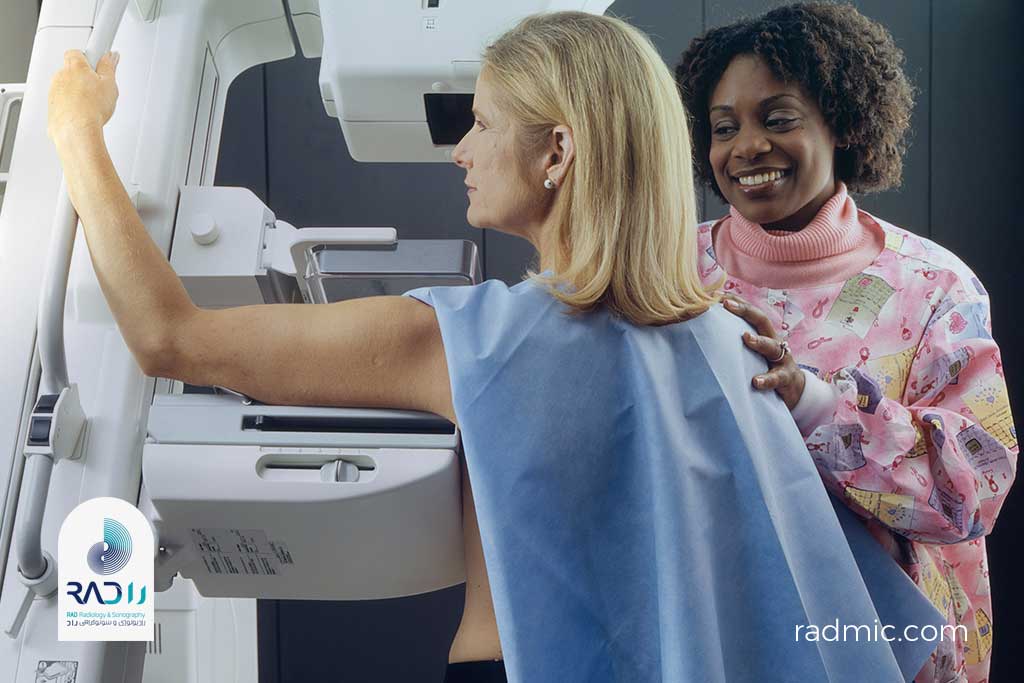
۶. ماموگرافی (Mammography) — تصویربرداری تخصصی پستان با دقت بالا
تعریف:
ماموگرافی نوعی رادیوگرافی تخصصی است که با استفاده از پرتوهای ایکس کمانرژی برای تصویربرداری از بافت پستان بهکار میرود. این مدالیته، مهمترین روش غربالگری (Screening) برای تشخیص زودهنگام سرطان پستان است و میتواند تودهها یا کلسیفیکاسیونهایی را شناسایی کند که هنوز با لمس یا سونوگرافی قابل احساس نیستند.
نحوهٔ کار:
- پستان روی پلتفرم دستگاه قرار میگیرد.
- دو صفحه مخصوص، پستان را بهصورت ملایم ولی کامل فشرده میکنند تا ضخامت کاهش یابد؛ این کار:
- کیفیت تصویر را بالا میبرد
- دوز تابش را کم میکند
- احتمال همپوشانی بافتی را پایین میآورد
- پرتوی ایکس از میان بافت عبور میکند و تصویر با دتکتور دیجیتال ثبت میشود.
- تصاویر در دو نما (از بالا و مایل) گرفته میشود.
در مراکز مدرن مثل مرکز ماموگرافی راد، ماموگرافی بهصورت دیجیتال (DM) یا سهبعدی (Digital Breast Tomosynthesis – DBT) انجام میشود.
کاربردها:
| نوع ماموگرافی | کاربرد |
|---|---|
| ماموگرافی غربالگری (Screening Mammography) | بررسی سالانه بانوان بالای ۴۰ سال برای تشخیص زودهنگام سرطان |
| ماموگرافی تشخیصی (Diagnostic Mammography) | بررسی تودههای لمسشده، درد موضعی، ترشح از نوک پستان یا نتیجه غیرطبیعی سونوگرافی |
| توماسیز (Tomosynthesis – 3D) | ایجاد لایهلایه تصاویر سهبعدی برای افزایش دقت تشخیص، مخصوصاً در پستانهای متراکم |
مزایا:
- بهترین روش برای تشخیص زودهنگام سرطان پستان.
- نمایش دقیق کلسیفیکاسیونهای ریز که اغلب اولین نشانه سرطان هستند.
- سرعت بالا و قابلیت مقایسه با تصاویر سالهای قبل.
- کاهش دوز تابش در سیستمهای دیجیتال جدید.
محدودیتها:
- در پستانهای بسیار متراکم، ممکن است برخی ضایعات پنهان شوند (در این موارد سونوگرافی یا MRI پستان مکمل هستند).
- فشردهسازی پستان ممکن است کمی ناراحتی ایجاد کند.
- همچنان از پرتو یونیزان استفاده میکند، هرچند با دوز بسیار پایین.
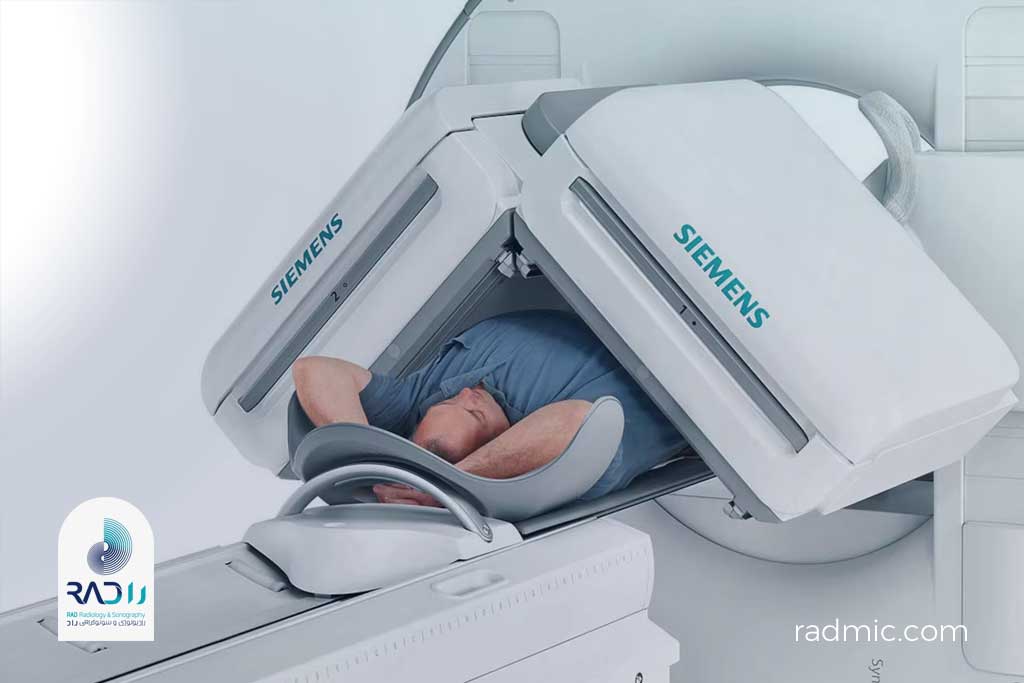
۷. پزشکی هستهای (Nuclear Medicine & PET/SPECT)
تعریف:
پزشکی هستهای (Nuclear Medicine) شاخهای از تصویربرداری پزشکی است که بهجای مشاهدهٔ شکل یا ساختار اندامها (مثل رادیوگرافی یا CT)، عملکرد و فعالیت متابولیک آنها را بررسی میکند.
در این روش، مقادیر بسیار کمی از مواد رادیواکتیو به بدن تزریق، استنشاق یا خورانده میشود. این مواد (که به آنها رادیوایزوتوپ یا رادیوتریسر میگویند) در اندامهای خاص تجمع پیدا میکنند و سیگنالهای گاما ساطع میکنند که توسط دوربینهای مخصوص ثبت میشود.
نحوهٔ کار:
- به بیمار یک رادیوتریسر (Radioisotope) با نیمهعمر کوتاه تزریق یا داده میشود (مثل Technetium-99m یا FDG).
- این ماده در بدن حرکت کرده و در بافت مورد نظر (مثلاً استخوان، قلب یا تیروئید) جذب میشود.
- دوربین مخصوص (به نام Gamma Camera یا در سیستمهای پیشرفتهتر PET و SPECT) تابشهای گاما را شناسایی میکند.
- کامپیوتر این سیگنالها را به تصویر تبدیل میکند تا عملکرد واقعی اندام مشخص شود.
به این ترتیب، پزشک نهتنها میبیند اندام “چگونه به نظر میرسد”، بلکه “چطور کار میکند” را هم میفهمد.
انواع تصویربرداری در پزشکی هستهای:
| نوع | توضیح |
|---|---|
| Gamma Scan (Scintigraphy) | تصویربرداری دوبعدی با دوربین گاما، متداول در بررسی استخوان یا تیروئید |
| SPECT (Single Photon Emission CT) | ترکیب تصویربرداری گاما با بازسازی سهبعدی از اندام |
| PET (Positron Emission Tomography) | تصویربرداری دقیق متابولیک، معمولاً ترکیبشده با CT یا MRI (PET/CT, PET/MRI) |
کاربردها:
| حوزه | کاربرد |
|---|---|
| انکولوژی (سرطانشناسی) | تشخیص تومور، متاستاز، ارزیابی پاسخ به درمان (PET/CT) |
| قلب و عروق | بررسی جریان خون عضلهٔ قلب و آسیبهای ایسکمیک |
| اسکلت و مفاصل | اسکن استخوان برای تشخیص شکستگی پنهان یا متاستاز استخوانی |
| غدد و کلیهها | ارزیابی عملکرد تیروئید، کلیه یا پاراتیروئید |
| مغز و اعصاب | بررسی جریان خون مغزی و تشخیص صرع یا دمانس |
مزایا:
- نمایش عملکرد واقعی اندامها (نه فقط ساختار).
- تشخیص زودهنگام بیماریها قبل از بروز تغییرات آناتومیک.
- قابلیت ترکیب با سایر مدالیتهها (مثل PET/CT یا SPECT/CT) برای تصویر همزمان ساختار و عملکرد.
- دز تابش نسبتاً پایین و نیمهعمر کوتاه مواد رادیواکتیو (در حد چند ساعت).
محدودیتها:
- دسترسی محدود و هزینهٔ بالا نسبت به سایر مدالیتهها.
- نیاز به تزریق مواد رادیواکتیو و رعایت دقیق اصول ایمنی پرتویی.
- وضوح مکانی پایینتر نسبت به CT یا MRI (در نسخههای مستقل).
- امکان تأخیر در تصویربرداری و مدت زمان انتظار بالای بیمار (برای جذب کامل رادیوتریسر در بافت).
تعریف:
رادیولوژی مداخلهای شاخهای از رادیولوژی است که از فناوریهای تصویربرداری (مانند فلوروسکوپی، سونوگرافی، CT یا MRI) برای انجام درمانهای کمتهاجمی (Minimal Invasive) استفاده میکند. در این روش، پزشک رادیولوژیست بهجای جراحی باز، ابزارهای بسیار ظریف مثل کاتتر، سوزن یا استنت را از طریق سوراخهای میلیمتری وارد بدن میکند و مسیر حرکت آن را بهصورت زنده روی مانیتور مشاهده میکند.
در نتیجه، بسیاری از درمانهایی که در گذشته نیاز به عمل جراحی بزرگ داشتند، امروز بهصورت سرپایی و با بیحسی موضعی انجام میشوند.
نحوهٔ کار:
- هدایت تصویری: ابتدا ناحیه مورد نظر با یکی از مدالیتهها (معمولاً فلوروسکوپی یا سونوگرافی) تحت دید قرار میگیرد.
- وارد کردن ابزار: پزشک از طریق برش کوچک (۱ تا ۳ میلیمتر) سوزن یا کاتتر را به محل مورد نظر هدایت میکند.
- انجام درمان: بسته به هدف، ممکن است مسیر عروق باز شود، تودهای تخلیه گردد، یا دارو مستقیماً به ناحیه مورد نظر تزریق شود.
- پایان کار: پس از کنترل موفقیت در تصویر زنده، ابزار خارج و پانسمان کوچک زده میشود.
کاربردها:
| حوزه | درمان یا کاربرد |
|---|---|
| عروقی (Vascular) | آنژیوپلاستی، باز کردن عروق، قرار دادن استنت، درمان واریس یا آمبولی |
| سرطانها | تزریق مستقیم دارو یا مواد شیمیایی در تومور (Chemoembolization)، بستن عروق تغذیهکنندهٔ توده |
| درناژ (Drainage) | تخلیه آبسهها، مایع شکمی یا پلور با هدایت تصویری |
| کلیه و مجاری ادراری | گذاشتن نفروستومی یا رفع انسداد |
| کبد و صفرا | باز کردن مجاری صفراوی، درمان خونریزی داخلی |
| ارتوپدی و ستون فقرات | تزریق مفصلی، درمان درد مزمن یا بیوپسی مهره |
| بیوپسی (نمونهبرداری) | برداشت بافت از تودهها تحت هدایت CT یا سونوگرافی |
مزایا:
- کمتهاجمی و بدون برش جراحی بزرگ
- دوره نقاهت بسیار کوتاهتر و بستری حداقلی
- درد و عوارض کمتر نسبت به جراحی سنتی
- امکان انجام برای بیماران پرخطر که توان جراحی ندارند
- دقت بالا در هدفگیری ضایعه، بهدلیل هدایت تصویری لحظهای
محدودیتها:
- نیاز به تجهیزات پیشرفته و تیم تخصصی آموزشدیده
- همچنان شامل تابش (در فلوروسکوپی یا CT-guided)
- امکان خونریزی جزئی یا عفونت در محل ورود سوزن
- برای برخی ضایعات بزرگ یا پیچیده هنوز جراحی سنتی ارجح است
نحوه کار کلی فرایند رادیولوژی در بیمارستان یا مرکز تصویربرداری
- تجویز پزشک: ابتدا پزشک بالینی تصویر یا گزارش تصویربرداری را توصیه میکند.
- تصویربرداری: بیمار به بخش رادیولوژی مراجعه کرده، تکنسین یا تکنولوژیست تصویربرداری را انجام میدهد.
- پردازش تصویر: دادههای خام به نرمافزار منتقل شده، تصویر نهایی تولید میشود که در بیشتر مودالیتهها به صورت فایل دایکام است.
- خواندن و تفسیر: پزشک رادیولوژیست تصویر را تحلیل کرده، گزارش نهایی تهیه میشود.
- آرشیو: تصاویر و گزارشها در سیستم PACS ذخیره شده و برای ارائه به پزشک معالج، مقایسه و پیگیریهای بعدی در دسترس خواهد بود.
- ارائه گزارش: گزارش به صورت دیجیتال پزشک معالج یا درخواستکننده ارسال میشود، درمان یا پیگیری بر اساس آن ادامه خواهد یافت.
نکات ایمنی و محافظت در رادیولوژی
ایمنی در رادیولوژی بخش بسیار حیاتی این علم است، چون بسیاری از مدالیتهها (مثل رادیوگرافی، فلوروسکوپی و سیتیاسکن) از پرتوهای یونیزان (X-ray) استفاده میکنند که در صورت استفاده نادرست میتوانند به بافتها آسیب برسانند.
هدف اصلی تمام دستورالعملهای ایمنی، اجرای اصل معروف ALARA (As Low As Reasonably Achievable) است؛ یعنی دُز تابش باید تا حد ممکن پایین باشد، بدون اینکه کیفیت تشخیص کاهش پیدا کند.
در مراکز حرفهای مانند مرکز رادیولوژی راد، چند اصل کلیدی رعایت میشود:
- کاهش زمان تابش تا حد لازم و استفاده از کمترین مقدار ممکن پرتو.
- افزایش فاصله از منبع تابش برای کاهش دز دریافتی کارکنان.
- استفاده از محافظهای سربی مانند پیشبند، گردنبند تیروئید و شیلد گنادی برای بیماران، بهویژه کودکان و زنان باردار.
- کلمینیشن دقیق (Collimation) یعنی محدود کردن پرتو فقط به ناحیه مورد نیاز.
- کالیبراسیون و کنترل کیفی منظم دستگاهها برای اطمینان از صحت دز و کیفیت تصویر.
- آموزش و نظارت مستمر بر تکنسینها و کارکنان جهت رعایت استانداردهای حفاظت پرتویی.
همچنین در مدالیتههای بدون تابش مانند MRI و سونوگرافی نیز ایمنی اهمیت دارد — مثلاً اطمینان از نبود فلز در بدن بیمار در MRI، یا تنظیم توان صوتی در سونوگرافی داپلر برای جلوگیری از گرمایش بافتی مهم است. در مجموع، رادیولوژی مدرن با رعایت اصول علمی و نظارت دقیق، به یکی از ایمنترین و مطمئنترین روشهای تشخیص پزشکی در جهان تبدیل شده است.
رادیولوژی دانش و هنر استفاده از فناوریهای تصویربرداری است تا پزشکان بتوانند «دیدن درون بدن» را ممکن سازند و تشخیص دقیقتر، درمان بهتر و پیگیری مؤثرتری ارائه دهند. هر مدالیته مزایا و محدودیتهای خود را دارد و انتخاب مناسب آن با توجه به نیاز بیمار، شرایط بالینی، هزینه، دسترسی و ریسکهای احتمالی امری حیاتی است.
در مرکز تصویربرداری و رادیولوژی راد، ترکیب تخصصی تکنسینها، پزشکان رادیولوژیست، فناوریهای نوین و سیستمهای محافظتی امکان ارائه خدمات با کیفیت بالا را فراهم میکند.






دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.